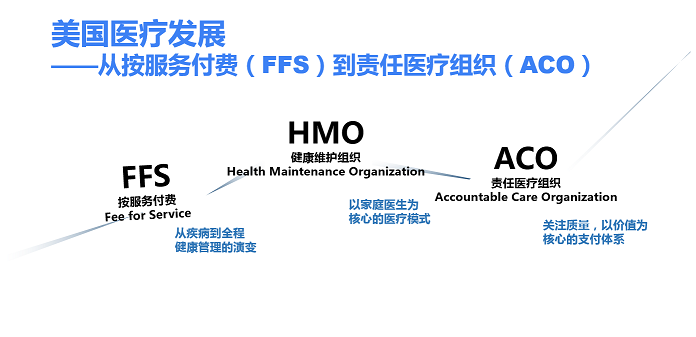
美国的医疗支付经历了三个阶段。FFS(按服务付费)是最早的形态,也是目前国内医疗支付的常态模式。后来,由于医疗机构过分逐利给美国保险体系带来沉重支出压力,第二阶段的HMO(健康维护组织)出现了。HMO以保险机构为基础,通过包年或包月的形式,对会员的健康进行预防性管理。
这种模式下,无论医生采取何种治疗手段,其目的主要是控制治疗费用,避免浪费和过度治疗。但由于HMO体系的封闭性和对医疗费用的敏感性,患者在患病初期往往得不到有效治疗,故而将小病拖成大病。为了改善HMO模式的弊端,在美国总统奥巴马的力推之下,第三阶段的ACO模式诞生了。
与HMO不同的是,在控费的基础上ACO模式将健康管理组织和医疗组织作为一个紧密的协作体,不仅帮助会员制定健康管理计划,还通过精准医疗等手段对会员健康进行积极干预。在这种体系下,医疗机构、会员、保险机构三方都能在最大程度上的获利。因此ACO模式也成为了未来医疗体系建设的主要方向。
然而,由于土壤环境迥异,要想在中国发展美国的ACO模式绝非易事。如何解决支付方与服务方的问题,如何融合各方资源,如何改善基础医疗水平等问题,是摆在面前的现实困境。微医若想成功建立ACO体系,这一系列问题是不得不迈过的几座大山。
带着诸多疑问,动脉网造访了微医。在与微医高层访谈中,动脉网逐渐了解到微医“中国式ACO”的全貌,以及他们面对种种问题所创造出的一系列“破解之法”。
在美国ACO体系中,相对于医疗服务方,支付方处于强势地位。而中国则恰恰相反。由于中国保险支付方的弱势,医疗服务滥用、医保费用超支等问题一直是杜而不绝。商业保险公司对于进入医疗市场是战战兢兢,想有所作为,但进一个亏一个。很多地方改革很难实施,与商保不敢参与有一定关系。
美国ACO则是一种高度市场化的商业模式。保险公司、医院、医生都是围绕市场运作。美国能建立这套体系,核心在于数据平台的支撑。要想有效地把医疗和保险的数据平台连接在一起,最关键的一点是需要一个能够实现精确数据分析的综合性平台,通过平台来实现杜绝骗保和控费行为。因此美国的公司才能够在商业契约和数据支撑的基础上彼此协作共生。
受制于医疗体制限制,国内公司要想发展ACO模式并不能简单地拷贝和复制美国模式。若照单全抄,必然会遇到诸多问题,成功的可能性几乎为零。微医以美国ACO模式为蓝本,结合自身在互联网医疗领域积累的优势,用一种全新的运作模式达到异曲同工之妙。
而微医正在打造一个医疗和保险数据互联互通、开放共享的联通平台。通过数据互联共享,因数据缺失或不透明而导致的信息不对称问题将得到根本性解决。商业保险公司最担心的骗保行为将得到最大程度降低,医疗控费能力得到明显加强。这对保险公司来说是非常大的触动。
此外,美国ACO模式多基于传统医疗机构组建,而微医试图通过互联网医疗形成自己的特色。从过去5年行业布局来看,微医在医院流程优化、互联网分级诊疗,互联网医院以及团队医疗等方面都有建树。利用互联网技术革新传统医疗的弊端,但并不拒绝和排斥传统医疗手段,这是微医积累和总结出的一套运作宝典。
ACO体系涉及到医疗支付和服务体系的协调运作,单靠某一领域寡头建立ACO体系很难成功。在参照ACO结构模型的基础上,微医对整合各方资源进行了诸多大胆的尝试。
从五大层面看,微医ACO体系通过互联网数据平台,将各领域优势资源聚拢在一起,形成了一个多元化和开放化的互联网医疗生态链。在服务标准和质控方面,微医作为数据整合中心实现了绝对把控。这样可以为会员输出一体化的可控服务,从而形成标准化的运作模式。
美国ACO模式对基础医疗的水准和质量都有着很高要求。而国内基础医疗水平普遍较低,这是摆在微医面前的一个现实问题。为了从根本上改善现状,微医从教育出发提升医生知识水平,通过组建全科医生团队来改善国内基础医疗整体偏弱的现状。
微医邀请了邵逸夫医院原院长何超做全科医学中心的负责人,同时还与复旦大学医学院全科医学系主任祝墡珠教授合作,共建“微医全科学院”项目。微医希望通过搭建基础医疗培养体系,增强专家团队业务指导,整体提升基层医疗水平,为ACO模式在中国落地夯实坚强的基层基础。
分级诊疗对提升医疗服务效率、降低医疗成本有极为重要的作用。传统分级诊疗体系往往通过医联体实现。而微医则建立了一套由健康管理师、责任医师和专家团队构成的“三师管理”体系实现患者分流。
通过健康管理师和责任医师的管理,微医将会员的常见病、多发病,以及健康管理和生活方式干预等问题留在基层,把会员遇到的疑难重症转给微医的专家团队。基于数据连接,专家团队把会员的治疗方案通过平台再反馈给责任医师,责任医师则对会员后期的健康管理给予相应的帮助。通过“三师管理”的联动,微医很好地实现了会员的分级诊疗。
值得一提的是,微医的专家团队同样是一个小型的分级诊疗体系。一旦会员需要顶级医生的支撑,通过专家团队的组织形态,便可以连接到顶级医生获得咨询和治疗。总的来看,微医“三师管理”体系并非传统意义上的分级诊疗体系,而是结合了专家团队内部构建的双重分级诊疗体系。与传统模式相比,其灵活度和效率更高,会员得到的服务也更好。
ACO模式与HMO模式最大的区别,在于HMO更强调费用控制,而ACO更强调会员健康提升和健康维护。HMO在美国经过几十年的发展越来越受到质疑,很大一部分原因是它并没有很好地解决病人的健康问题。
ACO模式更强调责任医生概念。责任医生不仅对会员进行疾病管理,更重要的是对会员进行前期的健康干预。基于此,微医从三个方面着手会员健康管理和疾病预防。
1.通过与国内优秀基因测序公司合作,帮助会员实现健康的自我认知和未来认知。
2.通过对健康管理师队伍的精细化改造,建立分人群、分病种的健康管理模型。
3.针对五大慢病的常态化人群,与相关企业共同构建慢病管理体系。
海利赢科技便是其中的一员。微医的责任医师通过海利赢的健康一体机,利用3/4G物联网技术,将健康档案、公卫体检、慢病随访、医疗项目检测(电生理,生化,影像)、电子病历、问卷调查、双向转诊、视频会诊、以及本地区慢病人群管理与大数据统计等信息与专家团队进行连接。通过该工具,微医内部形成了一个全科医生移动工作站,为会员搭建了完整的健康管理、疾病预防和疾病治疗的服务闭环。
在动脉网看来,ACO更像是微医集大成后的一个产物。通过互联网技术实现医疗资源的供给和配置,帮助会员实现身体健康和生命质量的提升,这种做法不仅结合了微医自身的优势,还契合了ACO模式的管理理念。同时,微医打出ACO的旗号来诠释自己未来的核心业务,也更容易引起资本市场的共鸣,可谓一箭三雕。
ACO模式虽然由美国最先提出并付诸实践,但其形态并非一成不变。随着互联网技术的兴起、国家医疗水平的整体提升,医疗系统的优化改造和新政策的出台,ACO在不断演化和迭代中,会演化出更多的形态。如何结合自身优势,因地制宜地解决各种新问题,是国内企业发展ACO模式必须具备的能力。
这一目标从去年提出至今,不到一年时间,微医已坐拥320万健康险用户。这是市场对于创新者的积极回应,同时,也给国内企业发展ACO注入了一剂强心针。






























