
# 热门搜索 #
首都医科大学教授刘炫麟:全球五个国家的基层医疗经验,对我国农村医疗卫生人力培养有何启示?
{{detail.short_name}} {{detail.main_page}}
{{detail.description}} {{detail.round_name}} {{detail.state_name}}
 提供支持
提供支持
首都医科大学卫生管理与教育学院刘炫麟教授
5月17日-18日,动脉网“2017中国基层医疗创新实践论坛”在成都召开。首都医科大学卫生管理与教育学院刘炫麟教授以《农村医疗卫生人力培养的国际经验与启示》为主题,发表了主题演讲,本文对其中的精彩内容进行了编辑整理。
嘉宾介绍
刘炫麟
首都医科大学研究生导师、中国卫生法学会常务理事、国家卫生和计划生育委员会基层卫生司指导组专家。
演讲看点
一、中国基层医疗卫生现状:患多医少,任重道远
二、国外基层医疗探索:美国、日本、澳大利亚、泰国、南非
三、未来应该如何创新
一、医疗机构多,患者多,人手不足
截止到2016年11月,我国医疗卫生机构已经超过99万家。其中,医院有28000多家,占总体的2.90%,基层医疗卫生机构占据绝对主流,超过93.81%。四川省医疗卫生资源总量、医院数量、基层卫生机构数量均排在全国31个省市的首位。
每年,我国各类医疗卫生服务机构的诊疗人次都在增加,但增加幅度是不一样的。基层医疗卫生机构诊疗服务人次增长最慢,但这里却有较大的需要服务群体。全国有超过1000万的医务人员,但只有350多万来自基层医疗卫生机构。
按照国家统计局的信息统计,目前我国农村区域占总体的94.7%。这意味着,占据医疗卫生机构总体93.81%的基层医疗卫生机构,只拥有占总体34.56%的医务人员,但要服务94.70%的农村区域。可见,基层医疗服务不仅压力很大,而且任重道远。
在基层医疗里面,有很多跟互联网医疗密切相关的例子,比如远程医疗。实际上,大部分国家均将远程医疗限定在复诊(非首诊)病人。但在较为偏远地区或其他特殊情况下,首诊也被允许,存在例外情况。这个例子在一定程度上说明,我们用城市的效率性思维模式去思考农村的医疗卫生问题,常常会存在一定的偏差。
二、社区卫生服务中心运营能力不足
目前,我国的医疗卫生机构分布不均衡,卫生人力资源(尤其是基层)分布不足。以北京为例,北京10个远郊区有3400多个行政村,其中900多个都是空白村。
什么叫空白村?即整个行政村没有一所社区卫生服务站,也没有一所村卫生室。从近十年的调研数据来看,用社区卫生服务中心设站的方式,也只能解决其中一部分地区的问题,并不具有普遍的推广价值。
例如,北京某郊区曾在其下辖的一个乡镇进行试点,派出了8个社区卫生服务站,最终回收了7个。社区卫生服务中心发现,派出的服务站运营服务能力跟不上,最后又不得不回收过来。
基层医疗卫生服务能力是必须要关注的问题。为什么基层医疗卫生服务能力上不来?最突出问题就是基层医疗卫生服务的职业吸引力不高,医务人员的积极性和创造性没有被充分激发出来。
因此,未来农村卫生服务队伍的建设与可持续发展,人才培养和提高职业吸引力将成为两个关键环节。未来农村一定会有一支新型的医疗卫生队伍,但这里有一个无法回避的问题,即基层医疗卫生领域的人从哪里来,如何做?
以上这些问题也并非我国特有。其他国家在基层医疗领域也存在同样的问题。以美国为例,美国的医疗卫生机构总量虽然可以完成整个医疗服务,但在基层农村区域同样人才匮乏。下面看一下他们的解决方案。
美国:先后通过4个计划来培养基层医疗卫生能力:
1.医生短缺地区计划(Physician Shortage Area Program)
2.农村医学教育计划(Rural Medical Education Program)
3.农村医学教育和实施发展项目(Rural Education and Action Development )
4.乡村医师协助计划(Rural Physician Associate Program)
美国首先采取的措施便是本地选拔,对农村人员进行激励。第二是要有农村背景,学习农村医学课程。之后还有到农村社区考察和实习,并为医疗人员配备农村医疗的导师。在美国,医生的选拔非常严格,首先要有职业资格认证,之后还要有技术资格。
另外,资金的投入同样必不可少,需要有专项资金的支持;医生必须要经过全科医学培训后才能上岗。在规模控制的同时,也要注重质量。
日本:中央和地方共同筹建自治医科大学
在日本,农村医生短缺问题非常严重,其单位人口医生数在30个OECD(经济合作与发展组织)国家中排名非常靠后。
日本采取让中央和地方共同筹建自治医科大学(中央和47个地方政府AA制)。同时,47个地方政府共同出资建立了一个资金池,这些资金将用于学校管理与学生培养。每年,每个地区仅仅能拿到2-3个名额。
也就是说,一年下来全国也就只有100个名额左右。
但这样的策略在中国并不现实。今年北京市卫生计生委与一所大学也成立了这样一个基层医疗班,尽管一个班就预计300人。但中国很大,算下来每个区县也就3个人。要知道,一个乡镇就差不多有30个行政村。
日本的这个医科大学实行的是6年制培养,学生需要签订合同,服务期9年。学院会让学生到农行村地区临床实习,熟悉农村工作环境,同时还有3年的综合医院的岗位培训。最后一个,就是政府作为主管部门,要管分配,而且要监督这种履约的能力。如果违约,学生要退还教育费用,还要加收每年10%的利息。
其他国家:澳大利亚、泰国、南非
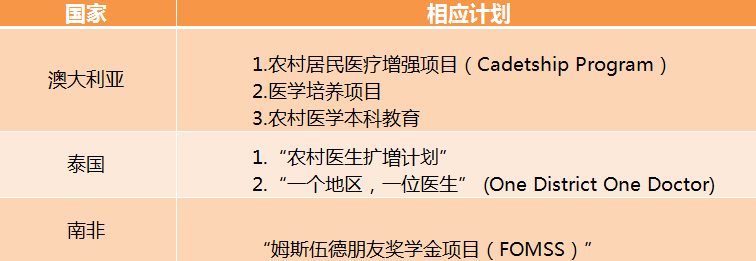
国外有国外的实情,中国有中国自身的特点。中国要如何才能学得实,下得去,留得住学生呢?这几年,很多省份也努力和试点,主要有这三点措施:
1.开展订单式项目的人才培养(北京、山西、江苏等省市),加强项目管理与评价;
2.加大资金投入,履行对公民健康权的政府给付义务;
3.提高基层医务人员的待遇水平,创新工作新机制,提高职业吸引力。
基层医疗卫生又分为三级。最低一级是村一级,是网底,很多互联网医疗的服务项目都需要与这一层对接,这里的服务谁来承接便成了最难的问题。
在城市方面,医生职称晋升是有渠道的。但乡村医生就不同,执业几年和执业几十年几乎没有什么差别,没有相应的晋升计划,这是不公平的。
不仅如此,在医院的医务人员发生医疗损害,可以由医疗责任保险予以分解,但对乡村医生来说,一旦发生医疗损害,他不仅要面对停业的问题,甚至还要面临家庭破产,因为很多地区还没有建立相关医疗损害风险的分担机制,如医疗责任保险、赔偿基金和互助金等。
另外,当前乡村医生的养老问题也没有得到彻底解决,而这个群体的收入并不高,他们是有后顾之忧的。尽管很多省份在通过政府购买服务适度增加乡村医生的收入,但实际上全国乡村医生的补助仅在几百到几千不等,个别地区甚至没有任何补助。
如果连日常的生计都存在困难,那么这群人怎么能够去尽心尽力的服务这个行业,怎么去做慢病防治等较为繁重的公共卫生服务呢?
通过各级政府和其他有关单位的努力,基层医疗环境将逐步得到改善。预计到2025年,我国的基层医疗卫生人力将获得较大程度的提升,也可能给互联网医疗事业带来新的提升。
如果您想对接动脉网所报道的企业,请填写表单,我们的工作人员将尽快为您服务。